Hemolizinė mažakraujystė
Hemolizinė mažakraujystė – kas tai?
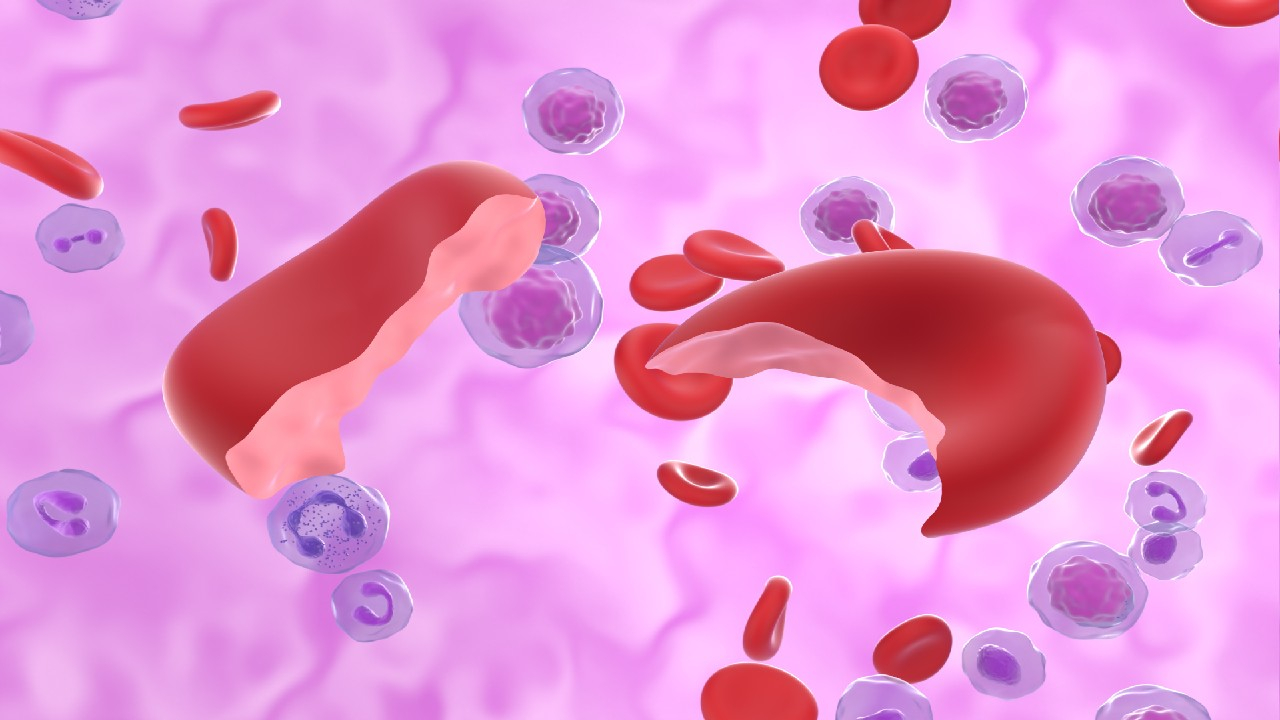
Hemolizinė mažakraujystė – tai būklė, kai organizme sutrumpėja raudonųjų kraujo kūnelių (eritrocitų) gyvavimo trukmė dėl pagreitėjusio jų irimo.
Normaliomis sąlygomis eritrocitai gyvuoja apie 120 dienų, tačiau hemolizės metu jie suyra gerokai greičiau, todėl kaulų čiulpai nespėja pagaminti pakankamo kiekio naujų ląstelių.
Dėl to mažėja bendras eritrocitų skaičius ir hemoglobino koncentracija kraujyje, sutrinka deguonies pernešimas į audinius.
Hemolizinė mažakraujystė gali būti įvairių formų – įgimta arba įgyta – ir pasižymi sudėtinga eiga, priklausančia nuo eritrocitų pažeidimo mechanizmo bei organizmo kompensacinių galimybių.
Hemolizinės mažakraujystės atsiradimo eiga
- Eritrocitų pažeidimas – dėl įgimtų defektų arba išorinių veiksnių eritrocitai tampa trapūs ar imuninės sistemos atakuojami.
- Pagreitėjęs eritrocitų irimas (hemolizė) – eritrocitai suyra kraujyje arba blužnyje greičiau nei įprastai.
- Hemoglobino išsiskyrimas – suirusių eritrocitų turinys patenka į kraują, o dalis jo virsta bilirubinu.
- Kaulų čiulpų reakcija – siekiant kompensuoti netektį, pagreitėja eritrocitų gamyba, tačiau ji ne visada pajėgia atkurti normalų kiekį.
- Kraujo sudėties pokyčiai – sumažėja eritrocitų ir hemoglobino koncentracija, sutrinka deguonies pernešimas į audinius.
- Anemijos išsivystymas – atsiranda mažakraujystė, kurios sunkumas priklauso nuo hemolizės intensyvumo ir organizmo kompensacinių galimybių.
Kodėl atsiranda hemolizinė mažakraujystė?
Hemolizinė mažakraujystė gali atsirasti dėl įvairių vidinių ar išorinių veiksnių, kurie sutrikdo eritrocitų stabilumą arba paskatina jų irimą. Pagrindinės priežastys:
- Įgimti eritrocitų defektai – paveldimos ligos, pvz., sferocitozė, pjautuvinė anemija ar talasemija, kai eritrocitų struktūra ar hemoglobinas yra pakitę.
- Fermentų trūkumas – pvz., G6PD (gliukozės-6-fosfato dehidrogenazės) stoka, dėl kurios eritrocitai tampa jautrūs oksidaciniam stresui.
- Imuninės reakcijos – autoimuninės hemolizinės anemijos atveju organizmas gamina antikūnus prieš savo eritrocitus.
- Vaistai ir cheminės medžiagos – kai kurie antibiotikai, vaistai nuo maliarijos ar toksinės medžiagos gali pažeisti eritrocitus.
- Infekcijos – pvz., maliarija ar kai kurios virusinės infekcijos, kurios tiesiogiai ar netiesiogiai naikina eritrocitus.
- Mechaniniai veiksniai – širdies vožtuvų protezai ar sunkios kraujotakos būklės, kurios mechaniškai ardo eritrocitus.
- Autoimuninės ligos ir sisteminiai sutrikimai – pvz., vilkligė, kurios metu imuninė sistema klaidingai atakuoja kraujo ląsteles.
Hemolizinės mažakraujystės simptomai
- Silpnumas ir nuovargis – sumažėjęs hemoglobino kiekis sukelia energijos trūkumą.
- Odos ir gleivinių blyškumas – dėl mažesnio eritrocitų kiekio kraujyje.
- Geltona odos ir akių spalva (gelta) – atsiranda dėl padidėjusio bilirubino kiekio, kuris susidaro iriant eritrocitams.
- Tamsus šlapimas – hemoglobino skilimo produktai nudažo šlapimą tamsesne spalva.
- Padidėjusi blužnis (splenomegalija) – blužnyje aktyviai ardant eritrocitus, ji gali padidėti.
- Greitas pulsas, dusulys – organizmas bando kompensuoti deguonies trūkumą.
- Galvos svaigimas, galvos skausmai – dėl smegenų deguonies nepakankamumo.
Kokius tyrimus reikia atlikti įtariant hemolizinę mažakraujystę?
Įtariant hemolizinę mažakraujystę atliekami laboratoriniai ir instrumentiniai tyrimai, kurie padeda nustatyti hemolizės buvimą, jos priežastį ir organizmo reakciją.
Pagrindiniai tyrimai:
- Bendras kraujo tyrimas (BKT) – parodo sumažėjusį hemoglobino kiekį, hematokritą, eritrocitų skaičių.
- Retikulocitų kiekis – padidėjęs, nes kaulų čiulpai bando kompensuoti eritrocitų praradimą.
- Bilirubino koncentracija – ypač padidėjęs netiesioginis bilirubinas, rodantis eritrocitų irimą.
- Laktatdehidrogenazė (LDH) – fermentas, kurio padidėjimas rodo intensyvų ląstelių irimą.
- Haptoglobino tyrimas – sumažėja, nes jis sunaudojamas jungiant laisvą hemoglobiną.
- Kumso testas (Coombs testas) – padeda nustatyti autoimuninę hemolizės kilmę.
- Šlapimo tyrimas – gali rodyti hemoglobinuriją ar hemosiderinuriją.
Papildomi tyrimai (priklausomai nuo įtarimo priežasties):
- Fermentų tyrimai – pvz., G6PD aktyvumo nustatymas.
- Eritrocitų morfologija mikroskopu – leidžia aptikti įgimtus formos sutrikimus (sferocitus, pjautuvinius eritrocitus).
- Kaulų čiulpų tyrimas – esant neaiškiai diagnozei, įvertinama eritropoezė.
- Instrumentiniai tyrimai (pvz., echoskopija) – gali parodyti padidėjusią blužnį ar kepenis.
Kaip gydoma hemolizinė mažakraujystė?
Hemolizinės mažakraujystės gydymas priklauso nuo jos priežasties, formos (įgimtos ar įgytos) bei ligos sunkumo. Pagrindiniai gydymo principai:
- Priežasties pašalinimas – nutraukiami vaistai ar vengiamas poveikis medžiagų, galinčių sukelti hemolizę.
- Infekcijų gydymas – jei hemolizę išprovokavo infekcija, skiriamas tikslinis gydymas antibiotikais ar antivirusiniais vaistais.
- Imuninis gydymas – autoimuninės hemolizinės anemijos atvejais naudojami kortikosteroidai, imunosupresantai ar intraveniniai imunoglobulinai.
- Kraujo perpylimas – sunkiais atvejais, kai hemoglobino lygis kritiškai sumažėja, perpylama eritrocitų masė.
- Folio rūgšties papildai – padeda kaulų čiulpams greičiau gaminti naujus eritrocitus.
- Splenektomija (blužnies pašalinimas) – taikoma, kai blužnis masiškai ardo eritrocitus ir kiti gydymo metodai neefektyvūs.
- Palaikomasis gydymas – apima skysčių balansą, komplikacijų (pvz., inkstų pažeidimo) prevenciją ir bendros sveikatos stiprinimą.
Kokias komplikacijas gali sukelti hemolizinė mažakraujystė?
Dažna komplikacija yra gelta, kuri atsiranda dėl bilirubino pertekliaus kraujyje. Ilgainiui tai gali sąlygoti tulžies akmenų susidarymą, nes bilirubinas kaupiasi tulžyje.
Dėl nuolatinės hemolizės išsivysto blužnies padidėjimas (splenomegalija), o kartais blužnis ima masiškai ardyti eritrocitus ir dar labiau blogina būklę.
Sunkiais atvejais gali atsirasti ūminis inkstų pažeidimas, nes į šlapimą patenkantis hemoglobinas irimo metu toksiškai veikia inkstų kanalėlius.
Taip pat gresia širdies ir kraujotakos sutrikimai – tachikardija, širdies nepakankamumas dėl nuolatinio deguonies trūkumo. Kai kurios įgimtos hemolizės formos ilgainiui lemia augimo, vystymosi sutrikimus ir kaulų deformacijas.
Kaip išvengti hemolizinės mažakraujystės?
Hemolizinės mažakraujystės prevencija priklauso nuo jos formos ir priežasties – įgimtos ligos visiškai išvengti neįmanoma, tačiau įgytos atvejais galima sumažinti riziką.
Svarbiausia yra vengti hemolizę provokuojančių veiksnių, pavyzdžiui, tam tikrų vaistų (sulfonamidų, kai kurių antibiotikų, vaistų nuo maliarijos) ar cheminių medžiagų, jei žmogus turi genetinį polinkį (pvz., G6PD fermento stoką). Reikia laiku gydyti infekcijas ir vengti kontaktų su ligoniais epidemijų metu.
Žmonėms, turintiems paveldimą polinkį, būtina profilaktiškai tikrintis ir reguliariai atlikti kraujo tyrimus.
Taip pat svarbu stiprinti imuninę sistemą – sveikai maitintis, vartoti pakankamai folio rūgšties, ilsėtis, vengti streso.
Esant nustatytai formai, gydytojas dažnai pateikia individualias rekomendacijas, pvz., dietos apribojimus ar profilaktinį gydymą.
Populiariausi straipsniai
Naujausi komentarai
Populiariausi receptai
Ar žinote, kad...
Pasaulio sveikatos organizacijos specialistai prognozuoja, kad 2030 m. dažniausiai pasitaikanti liga pasaulyje bus depresija: šis sutrikimas pralenks net širdies ir kraujagyslių sistemos ligas.
Kitas faktas